Plicomas e estética anal: quando a queixa deixa de ser apenas visual e passa a ser funcional
Durante minha carreira na área da coloproctologia, notei que a região anal costuma ser rodeada de dúvidas, receios e até tabus. É muito comum observar queixas sobre “bolinhas” ou “dobrinhas” na pele próxima ao ânus. Em vários momentos, são vistos apenas como um incômodo estético, impactando a autoconfiança do paciente. No entanto, há ocasiões em que essas alterações geram desconforto físico, prejudicam a higiene e afetam atividades diárias. É nessas situações que a busca por uma avaliação especializada faz toda a diferença na melhora da qualidade de vida.
Acredito que falar abertamente sobre plicomas anais e estética anal aproxima o paciente do entendimento do próprio corpo. Por isso, neste artigo, vou explicar, com base na minha experiência e em linguagem bastante acessível, o que são, como se formam e quando deixam de ser apenas uma queixa estética para se tornar um problema funcional. Além disso, trarei uma visão clara sobre diagnóstico, tratamentos modernos e cuidados necessários antes e depois dos procedimentos.
O que são plicomas anais?
Quando escuto pacientes se referirem a “pelinhas”, “bolinhas” ou “dobra de pele” ao redor do ânus, normalmente estamos diante dos chamados plicomas anais. Eles são dobras de pele que aparecem na borda anal, projetando-se como pequenos relevos, macios ao toque e que não costumam doer espontaneamente.
Desde as primeiras consultas, percebi a ansiedade gerada pela confusão entre plicomas e outras doenças da região. Muitos pacientes chegam preocupados, acreditando estar com hemorroidas ou alguma infecção. Costumo explicar:
Plicomas anais são pequenas sobras de pele, geralmente inofensivas, formadas após processos inflamatórios, traumas locais ou esforço evacuatório.
Se você já percebeu essas dobras na região, saiba que elas são bastante comuns. A maioria das pessoas nem sequer nota sua presença, a não ser que se tornem maiores, causem desconforto ou passem a dificultar a higiene pessoal.
Como se diferenciam de hemorroidas?
Confundir plicomas com hemorroidas é algo recorrente. Na minha prática clínica, sempre oriento que:
Hemorroidas são vasos sanguíneos aumentados e inflamados, enquanto plicomas são apenas sobras da pele.
É raro o plicoma causar dor ou sangramento por si só, diferentemente do que pode ocorrer no caso das hemorroidas inflamadas. Tocar e identificar se tratam-se de estruturas moles e indolores é parte do exame físico que costumo realizar.
Formato, consistência e localização
- Formatos variam de pequenas elevações a múltiplas dobras mais alongadas;
- São macios, flexíveis, indolores na maioria das vezes;
- Se localizam na borda anal, podendo ser únicos ou múltiplos.
A maior parte dos casos não traz nenhum impacto à saúde. Contudo, em algumas situações, plicomas podem ser volumosos e gerar desconforto, sensação de “peso”, coceira e até dificultar a higienização após evacuações.
Por que os plicomas anais se formam?
É bastante comum ouvir dúvidas sobre a origem dessas dobras de pele. O desenvolvimento dos plicomas analisa vários fatores:
- Problemas evacuatórios crônicos;
- Episódios repetidos de inflamação anal;
- Fissuras anais prévias;
- Complicações leves após trombose hemorroidária;
- Traumas locais, por exemplo, uso inadequado de papel higiênico;
- Predisposição anatômica individual.
O mais interessante, do meu ponto de vista, é como essas pequenas alterações são, muitas vezes, uma “marca” do passado da região. Dou um exemplo prático: pacientes que já tiveram fissura ou crises de hemorroida relataram perceber, após a melhora do quadro, uma pele “sobrando” no local, que antes não existia.
O plicoma é resultado da cicatrização de antigos processos inflamatórios.
Vale lembrar que fatores como esforço exagerado ao evacuar ou permanecer sentado por muito tempo no vaso sanitário também podem favorecer o aparecimento desses relevos.
Quais são os sintomas dos plicomas anais?
De acordo com observações em consultório, plicomas pequenos geralmente não causam sintomas. Pacientes, muitas vezes, só percebem sua existência ao notar visualmente ou por meio de toques durante o banho. Contudo, quando ganham volume ou aumentam em quantidade, sintomas podem aparecer:
- Desconforto local: sensação de peso ou incômodo na borda anal, geralmente ao sentar ou após defecar;
- Dificuldade de higiene: acúmulo de resíduos nas dobras pode gerar coceira, irritação e até odor;
- Prurido: coceira constante, principalmente em clima quente ou após esforço evacuatório;
- Fisgadas ou ardor: não é comum, mas pode surgir se a pele estiver sensível, sobretudo após episódios inflamatórios recentes.
Não é esperado encontrar dor intensa ou sangramento causado diretamente pelo plicoma. Esse sinal sugere outras condições, que precisam ser investigadas cuidadosamente. Em minha rotina, sempre me atento a esses detalhes no relato do paciente, pois sintomas atípicos demandam investigação detalhada.
Quando a preocupação deixa de ser estética e passa a ser funcional?
Essa questão é central no entendimento sobre como o problema pode ultrapassar o desconforto visual. Em muitos momentos, escutar o relato do paciente é a chave. Já atendi pessoas que buscam atendimento pela vergonha de expor a região íntima, com insatisfação estética pura. Outros, porém, relatam quadros mais intensos, nos quais a alteração deixa de ser só aparência.
Quando o plicoma gera incômodo, interfere no cotidiano ou prejudica a higiene, já se tornou um problema funcional.
Na minha experiência, esses são os principais sinais de alerta:
- Resíduos de fezes retidos nas dobras, levando a irritação crônica;
- Cheiro desagradável, mesmo logo após o banho;
- Quadros de infecção da pele local (dermatite de contato);
- Coceira persistente, não aliviada com higiene aumentada;
- Sensação constante de “corpo estranho”;
- Piora da autoestima por impactar a vida sexual ou intimidade.
É especialmente relevante lembrar que nem toda queixa estética precisa de abordagem cirúrgica. Mas, quando sintomas ultrapassam o incômodo visual e começam a gerar impacto funcional, a avaliação com médico de coloproctologia passa a ser recomendada.
Desconforto e impacto na higiene: questões funcionais do dia a dia
É muito comum ouvir frases como: “Não importa quanto eu lave, nunca me sinto limpo”, ou “No fim do dia, sinto coceira e irritação, mesmo cuidando da higiene”. Palavras como estas me mostram que o sofrimento ultrapassou a estética. Isso evidencia quando a questão deixou de ser apenas visual e passou a comprometer o bem-estar físico, social e psicológico.
Quadros assim precisam ser discutidos sem culpa, nem tabus. O desconforto funcional afeta a qualidade de vida e, portanto, merece atenção e empatia.
Quando buscar orientação especializada?
Do meu ponto de vista, a decisão entre encarar o plicoma como ‘apenas’ um detalhe estético ou como um problema necessita uma avaliação precisa. Recomendo buscar orientação especializada nas seguintes situações:
- Incômodo físico recorrente;
- Prejuízo evidente para a higiene;
- Insegurança ou insatisfação com a aparência, impactando autoestima;
- Coceira ou irritação local insistentes;
- Dúvida sobre o diagnóstico – especialmente para descartar doenças mais graves, como tumores ou infecções.
Além disso, reforço frequentemente: O diagnóstico correto só é definido por especialista, após exame clínico e, se necessário, exames complementares.
Atitudes como automedicação, uso de pomadas sem orientação ou tratamentos improvisados podem piorar a região e mascarar outras doenças. O simples fato de avaliar com atenção já significa cuidado com o próprio corpo e saúde.
Diagnóstico preciso: importância do exame especializado
Algo que reforço em todas as consultas é que nem tudo o que “parece plicoma” realmente é. Existem outras doenças na borda ou dentro do canal anal que podem se assemelhar a essas dobras, incluindo lesões pré-cancerígenas. Por isso, a avaliação feita por especialista é tão valiosa.
A primeira etapa do diagnóstico é a escuta atenta dos sintomas. Costumo perguntar detalhes sobre o início do quadro, eventuais episódios de dor, sangramento, alterações nas evacuações e tentativas de tratamento prévio. Essa anamnese detalhada é essencial para direcionar o exame físico.
Só um olhar experiente diferencia plicomas de outras lesões que merecem investigação.
No exame, observo:
- Tamanho, número, forma e localização dos plicomas;
- Presença de sinais inflamatórios, vermelhidão, fissuras ou úlceras;
- Testo a sensibilidade e verifico se há dor ao toque;
- Avalio áreas que possam acumular resíduos ou apresentar sangramentos.
Quando necessário, utilizo exames complementares, com destaque para a anuscopia.
A anuscopia e seu papel no diagnóstico
A anuscopia é um exame simples e rápido que permite a visualização do canal anal por meio de um pequeno aparelho (anuscópio). Durante minha formação, pude perceber como esse exame aprimora a avaliação, permitindo que problemas internos, como hemorroidas internas, fissuras e outras condições, sejam bem visualizados.
A anuscopia é indolor e pode esclarecer dúvidas importantes no diagnóstico de alterações anais.
Determino a sua necessidade caso perceba sintomas não explicados apenas pelos plicomas visíveis. Com ela, consigo afastar causas ocultas de incômodo anal e confirmar se a alteração é realmente superficial.
Opções de tratamento: quando é preciso intervir?
Muitos pacientes me perguntam se é preciso sempre realizar cirurgia ou intervenção. A primeira coisa que faço questão de explicar é: nem todo caso exige tratamento operatório. Alguns plicomas pequenos, que não geram sintomas ou desconforto, podem ser apenas acompanhados ou melhorados com orientações simples de higiene e cuidados diários.
Nos casos em que a intervenção se revela benéfica, discuto com o paciente todas as opções, considerando expectativa, rotina e perfil de saúde.
Quando indicar o tratamento?
O tratamento dos plicomas anais é indicado quando o incômodo supera o simples desconforto visual e passa a prejudicar a funcionalidade ou o bem-estar.
- Prejuízo para higiene pessoal e coceira persistente;
- Irritação e assaduras frequentes;
- Impacto psicológico significativo;
- Volume de pele exagerado, dificultando exames futuros ou avaliação de outras doenças anais.
Quando identifico indicação formal, apresento as opções mais atuais e menos invasivas disponíveis. É aqui que os procedimentos modernos, especialmente os feitos com energia laser, chamam atenção pelos resultados promissores.
Tratamentos minimamente invasivos: foco em bem-estar e resultado estético
O avanço tecnológico permitiu que a abordagem dos plicomas evoluísse bastante nos últimos anos. Isso tornou possível realizar tratamentos com menor dor, recuperação mais rápida e, principalmente, melhorias estéticas visíveis.
Durante minha prática, acompanhei diversos pacientes que buscavam não apenas retirar as dobras de pele, mas também preservar a estética e a sensibilidade da região. O uso da tecnologia laser, por exemplo, tem se mostrado uma excelente ferramenta.
Cirurgia a laser de CO2: como funciona?
O laser de CO2 é uma técnica moderna, que permite a remoção precisa das dobras de pele, com mínimo trauma local.
O procedimento pode ser feito com anestesia local, não requer internação e normalmente tem curta duração. Destaco os grandes diferenciais baseados nos resultados que acompanhei:
- Menor sangramento intraoperatório;
- Redução da dor pós-operatória, muitos pacientes relatam desconforto leve, facilmente controlado com analgésicos simples;
- Cicatrização mais rápida em comparação aos métodos tradicionais;
- Baixíssimo risco de complicações, como infecção;
- Melhor resultado estético, pois a precisão do laser minimiza cicatrizes e preserva a sensibilidade da região.
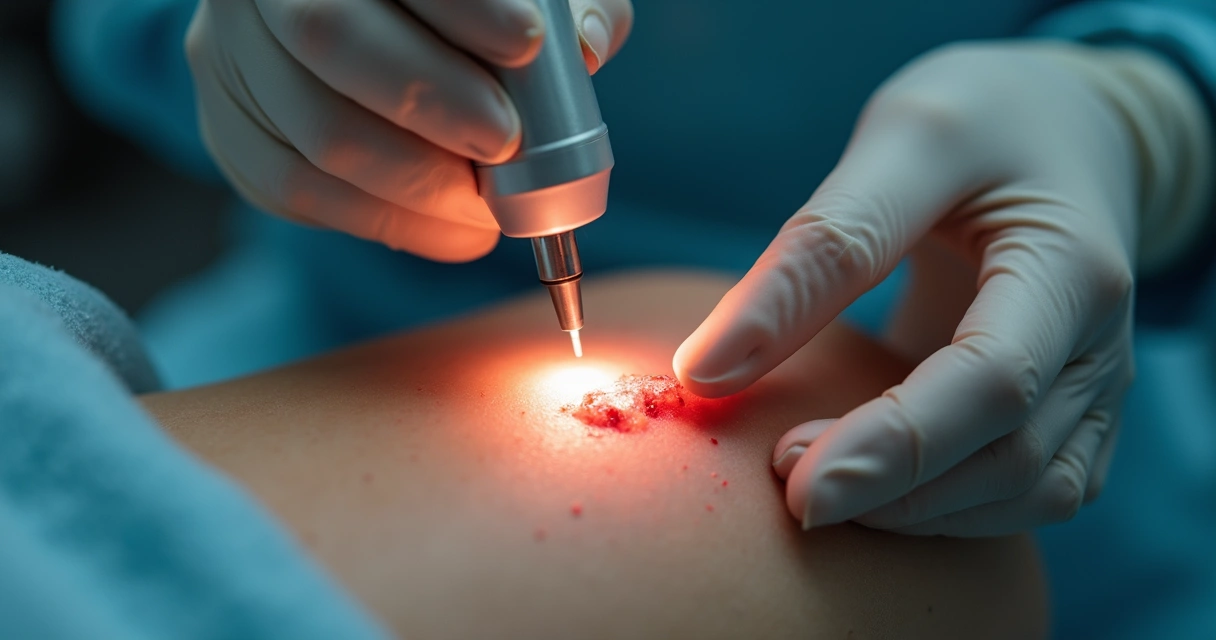 A escolha dessa técnica depende de avaliação individual, do tipo e extensão dos plicomas, e do desejo do paciente em relação ao aspecto estético final.
A escolha dessa técnica depende de avaliação individual, do tipo e extensão dos plicomas, e do desejo do paciente em relação ao aspecto estético final.
Outras opções existentes
- Ressecção cirúrgica convencional, feita com bisturi sob anestesia local ou, em casos raros, peridural. Apresenta tempo de recuperação um pouco maior;
- Abordagens com radiofrequência, que seguem princípio similar ao do laser, mas usam ondas eletromagnéticas;
- Crioterapia, menos utilizada, devido ao risco maior de irritação local.
A definição do melhor método se faz na consulta, considerando o perfil de cada pessoa.
Benefícios dos procedimentos modernos para saúde e autoestima
Muito além do fim visual, o tratamento adequado pode ter impactos amplos na vida do paciente. Sempre faço questão de conversar sobre expectativas e esclareço que:
Eliminar os plicomas volumosos não só resgata o bem-estar físico e funcional, como também pode restaurar a autoestima e a confiança na intimidade.
Pontos que observo em meus pacientes após a resolução do problema:
- Manejo mais fácil da higiene após evacuações;
- Fim do desconforto ou prurido persistente;
- Redução do risco de dermatite e infecção local;
- Melhora da segurança ao frequentar ambientes de lazer, piscinas ou praias;
- Autoconfiança resgatada para relações íntimas.
Todos esses aspectos refletem o quanto abordar o tema deixa de ser algo superficial para se tornar um cuidado integral com a saúde.
Cuidados antes do procedimento: preparo faz diferença
O sucesso do tratamento e a boa cicatrização dependem de alguns cuidados prévios. Sempre oriento meus pacientes detalhadamente, pois uma preparação adequada reduz riscos e traz confiança ao paciente.
Principais orientações pré-procedimento:
- Avaliação clínica completa para afastar doenças associadas (hemorroidas, fissuras, infecções);
- Revisão dos medicamentos de uso habitual, analisando riscos de sangramento;
- Higienização local acentuada nos dias anteriores, banho diário, preferência por sabonete neutro;
- Evitar depilação local recente, que pode irritar a pele;
- Realizar jejum caso o médico recomende, principalmente para procedimentos sob sedação.
Durante a conversa pré-operatória, também esclareço dúvidas quanto à anestesia, tempo de recuperação e quantidade de plicomas a serem removidos. O paciente precisa se sentir seguro quanto ao procedimento e consciente dos benefícios e limitações da intervenção.
Cuidados após o procedimento: conforto e cicatrização
O pós-operatório costuma ser bastante tranquilo, especialmente quando técnicas minimamente invasivas, como o laser, são empregadas. Na minha prática, poucas orientações simples já são suficientes para um resultado satisfatório.
A recuperação é mais rápida e confortável atualmente, graças à tecnologia e aos cuidados individualizados.
Cuidados que costumo recomendar:
- Higiene local: lavar a região sempre após evacuar, usando água morna e sabonete neutro;
- Secagem cuidadosa: usar toalhas macias, sem esfregar ou irritar a pele;
- Evitar esforço físico: por ao menos 7 dias pós procedimento, principalmente exercícios que ativem o assoalho pélvico ou aumentem a pressão intra-abdominal;
- Dieta rica em fibras: previne constipação e reduz o esforço ao evacuar;
- Uso orientado de analgésicos: se necessário, e sempre conforme orientação médica;
- Não manipular a região: evitar coçar, cutucar ou tentar “apressar” a queda da crosta para não prejudicar a cicatrização;
- Acompanhamento: retorno ao consultório para acompanhamento da cicatrização e avaliação de resultados.
Os pontos importantes durante essa fase são observar sinais como vermelhidão exagerada, secreção com mau odor, dor forte ou febre. Nesses casos, sempre oriento procurar orientação para reavaliação. Ainda, ressalto a importância de não pular as orientações, pois o processo de cicatrização, embora mais ágil que antes, depende muito do compromisso do paciente com os cuidados domiciliares.
Plicomas volumosos ou antigos: casos especiais exigem atenção
Há situações em que as dobras de pele são bastante volumosas, antigas ou em número elevado. Já conduzi casos em que o paciente convivia com grande acúmulo de pele, tornando a higiene praticamente impossível. Quadros assim exigem avaliação mais rigorosa, com exames complementares detalhados para descartar doenças associadas.
Nesses casos, pode ser preciso dividir o tratamento em etapas, realizando remoção parcial seguida de acompanhamento, para evitar grandes áreas de cicatrização simultânea e garantir integridade da função esfíncteriana.
Quando encontro situações assim, sempre reforço a importância do acompanhamento especializado, que permite traçar as melhores estratégias para alcançar higiene, conforto funcional e resultado cosmético coerente com a anatomia do paciente. Em certos casos, o cuidado multidisciplinar, com apoio nutricional e fisioterapia pélvica, pode ser útil na reabilitação pós cirúrgica.
Toda alteração estética deve ser tratada?
Em muitos momentos, a cobrança por seguir determinados padrões de beleza leva a busca por tratamentos apenas por insatisfação visual, sem sintomas presentes. Sempre respeito o desejo de quem procura minha orientação, mas procuro aprofundar o diálogo para entender a expectativa real.
Ressalto que nem toda modificação anatômica exige intervenção. A indicação ideal ocorre quando o desconforto funcional ocorre ou quando a alteração provoca sofrimento psicológico significativo ao paciente.
A decisão deve ser madura, equilibrada e sempre baseada em evidências e bem-estar individual, sem imposições externas.
Pode surgir novamente?
Uma dúvida constante entre os que passam pelo procedimento é sobre o risco de recidiva, ou seja, da dobra de pele “renascer” no mesmo local ou próximo. Minha experiência mostra que, quando removidos de modo preciso, com atenção à causa da formação do plicoma, as chances de recidiva são baixas. Mas é possível que, se fatores desencadeantes persistirem, como esforço evacuatório, fissuras ou inflamações repetidas —, novas áreas possam ser afetadas.
Por isso, sempre trabalho a prevenção, orientando sobre evacuação eficiente, alimentação equilibrada e técnicas de higiene que preservam a saúde da região anal. O autocuidado é sempre aliado da prevenção!
Quando buscar acompanhamento após o tratamento?
- Dificuldade de cicatrização, dor intensa ou febre;
- Retorno dos sintomas incômodos;
- Dúvida quanto à aparência ou cicatriz;
- Prevenção de novos quadros, com foco em orientação e hábitos saudáveis.
O acompanhamento multiprofissional pode ser indicado em situações específicas, com nutricionista e fisioterapia pélvica contribuindo para o resultado final.
Impacto psicológico do problema e da solução
É impossível falar sobre estética anal sem abordar o impacto psicológico gerado pela presença dos plicomas. Em minha rotina diária, escuto relatos sobre vergonha, insegurança e até dificuldade de relacionamento íntimo causadas por essas pequenas alterações da pele.
Já vi pacientes resgatarem autoestima, vida social e intimidade após procedimentos simples. O sofrimento psicológico não deve ser subestimado, compreender e acolher esse ponto é fundamental para resultados realmente positivos.
O bem-estar emocional é parte central do conceito de saúde.
Por isso, acolher a queixa do paciente, escutar sem preconceito e oferecer alternativas seguras são atitudes que transformam vidas.
Tabus e mitos: por que falar sobre plicomas é tão difícil?
Infelizmente, temas relacionados à região anal costumam ser considerados tabu em muitas culturas. Isso faz com que pacientes adiem a busca por ajuda por medo de julgamento, tornando o problema maior do que o necessário. Ao longo dos anos, notei que a naturalização do diálogo sobre saúde anal é o primeiro passo para o diagnóstico correto e tratamento eficaz.
Falar sem vergonha sobre alterações anais é sinal de cuidado, não de constrangimento.
Mitos costumam existir, como imaginar que toda “bolinha” indica hemorroida, câncer, infecção sexualmente transmissível ou é causada por falta de higiene. O papel do especialista está em desfazer essas crenças, explicar a causa real da alteração e tranquilizar o paciente.
Como prevenir o surgimento de plicomas?
Sempre que possível, procuro prevenir, e não apenas tratar. Algumas condutas diminuem o risco de formação de novas dobras de pele na região anal.
Orientações preventivas que costumo indicar:
- Evitar esforço excessivo ao evacuar;
- Preferir evacuar quando sentir vontade, sem postergar;
- Realizar higiene local adequada, sem excesso de sabão ou papel;
- Manter alimentação rica em fibras naturais, frutas, verduras e muita água;
- Tratar rapidamente crises inflamatórias ou infecções, incluindo fissuras e hemorroidas.
Esse conjunto de orientações faz diferença ao longo do tempo, reduzindo riscos e minimizando desconfortos.
Avaliação personalizada faz a diferença no resultado
Não existe receita universal quando falamos de saúde anal. Cada caso tem peculiaridades anatômicas, expectativas quanto ao resultado estético e grau de sintoma funcional. Minha conduta é escutar atentamente cada relato, avaliar necessidade individual e propor soluções alinhadas ao estilo de vida do paciente.
O diálogo aberto entre médico e paciente garante esclarecimentos, desfaz mitos e permite planejar um tratamento seguro, confortável e com resultados duradouros.
Conclusão: qualidade de vida e autoconfiança ao alcance
Ao longo dos anos, compreendi que plicomas anais são muito mais do que uma alteração visual. Na maioria das vezes, não ameaçam a saúde, mas quando impactam higiene, bem-estar ou autoestima, justificam abordagem especializada. As opções modernas, especialmente o laser de CO2, trouxeram mais conforto, rápida recuperação e resultados estéticos melhores, permitindo retomar a confiança e qualidade de vida.
Minha mensagem é: não ignore desconfortos, muito menos se culpe ou sinta vergonha de buscar ajuda. Cuidar da saúde anal é parte fundamental da saúde global e proporciona mais leveza para aproveitar o cotidiano.
Permita-se buscar atendimento especializado, tirar dúvidas, esclarecer expectativas e investir, acima de tudo, no seu próprio bem-estar.